L’Osservatorio Nazionale sulla Salute nelle Regioni Italiane[1] ha dedicato un focus alle disuguaglianze nella sanità a livello regionale.
Come è ampiamente noto, i fattori principali delle disuguaglianze sono legati
- al contesto, sia riferiti al sistema (risorse a disposizione del Servizi sanitario nazionale, la sua organizzazione ed efficacia, etc. ) sia al contesto di vita (livello di deprivazione, grado di urbanizzazione, capitale sociale del territorio di residenza etc.).
- agli individui, sia di natura biologica (genere, l’età e patrimonio genetico) sia di natura socioeconomica (titolo di studio, condizione professionale, livello di reddito).
Senza entrare nel merito della gerarchia delle determinanti delle disuguaglianze, il focus documenta le disuguaglianze osservate nel nostro Paese mettendole in relazione con i principali fattori individuali e di contesto, avendo ben presenti i vincoli di finanza pubblica cui anche il settore della sanità è assoggettato: va anche detto che queste differenze sono riscontrabili, in misura differenziata, anche negli altri paesi europei.
Gli indicatori evidenziano l’esistenza di sensibili divari di salute sul territorio, come testimoniato dai dati sulla speranza di vita alla nascita: in Campania è di 78,9 anni per gli uomini e di 83,3 anni per le donne, nella Provincia Autonoma di Trento per gli uomini è 81,6 anni e per le donne 86,3.
Tra il 2005 e il 2016 i dati ci dicono che Campania, Calabria, Sicilia, Sardegna, Molise, Basilicata, Lazio, Valle d’Aosta e Piemonte restano costantemente al di sotto della media nazionale, con la Campania, la Calabria e la Sicilia che peggiorano addirittura la loro posizione nel corso degli anni.
A livello sociale, la speranza di vita è di 77 anni se ha un livello di istruzione basso e 82 anni se possiede almeno una laurea (tra le donne: 83 anni per le meno istruite, circa 86 per le laureate).
Anche le condizioni di cronicità risentono delle differenze sociali: nella classe 45-64 anni, è il 23,2% tra le persone con la licenza elementare e l’11,5% tra i laureati .
Il rapporto mette in evidenza come i divari di salute siano “particolarmente preoccupanti quando sono cosi legati allo status sociale, poiché i fattori economici e culturali influenzano direttamente gli stili di vita e condizionano la salute delle future generazioni”.
L’obesità ad esempio che costituisce uno dei più importanti fattori di rischio per la salute futura interessa il 14,5% delle persone con titolo di studio basso e solo il 6% dei più istruiti ed il 12,5% del quinto più povero della popolazione a fronte del 9% di quello più ricco, ma conta anche il contesto familiare, come il livello di istruzione della madre per i figli: il 30% di questi è in sovrappeso quando il titolo di studio della madre è basso, mentre scende al 20% per quelli con la madre laureata.
Alle disuguaglianze di salute si accompagnano quelle di accesso all’assistenza sanitaria pubblica, attraverso le rinunce , da parte dei cittadini, alle cure o prestazioni sanitarie a causa dell’impossibilità di pagare il ticket per la prestazione, impattando così in misura significativa sulla capacità di prevenire la malattia, o sulla tempestività della sua diagnosi.
Ad esempio, nella classe di età 45-64 anni le rinunce ad almeno una prestazione sanitaria è pari al 12% tra coloro che hanno completato la scuole dell’obbligo e al 7% tra i laureati.
Il focus approfondisce le disuguaglianze di salute nel confronto con alcuni altri Paesi dell’Unione Europea, distinguendoli a secondo dei due principali modelli sanitari adottati, il Beveridge e il Bismarck.
Nel Modello Bismarck, ovvero sistema di social health insurance o sistema mutualistico, il bene Salute, garantito dallo Stato, è un diritto dei cittadini nei limiti della copertura assicurativa sociale (compartecipazione dei lavoratori e dei datori di lavoro).
Nel Modello Beveridge, ovvero sistema finanziato con la fiscalità generale, il bene Salute, garantito dallo Stato, mediante accesso universalistico gratuito attraverso la fiscalità generale.
Tab. 1: Percentuale di persone che dichiarano di stare male o molto male nella classe di età 25-64
| Licenza media | laurea ed oltre | differenza | |
| Bismarck (sistemi mutualistici) | |||
| Paesi Bassi | 18,1 | 3,2 | 14,9 |
| Svizzera | 10,7 | 1,7 | 9,0 |
| Lussemburgo | 14,6 | 1,5 | 13,1 |
| Germania | 17,3 | 2,9 | 14,4 |
| Austria | 17,1 | 3,5 | 13,6 |
| Beveridge (fiscalità generale) | |||
| Norvegia | 12,1 | 2,9 | 9,2 |
| Finlandia | 9,5 | 1,6 | 7,9 |
| Danimarca | 17,1 | 4,4 | 12,7 |
| Islanda | 10,8 | 2,2 | 8,6 |
| Svezia | 6,9 | 2,4 | 4,5 |
| Italia | 9,7 | 3,1 | 6,6 |
Fonte: Eurostat
Dai dati emerge che le disuguaglianze maggiori rispetto al livello di istruzione si riscontrano per i sistemi sanitari di tipo mutualistico, dove si osserva che la quota di persone che sono in cattive condizioni di salute è di quasi 13-14 punti percentuali più elevata tra coloro che hanno titoli di studio più bassi (fa eccezione la Svizzera dove è di 9 punti percentuali).
Tra i paesi del modello Beveridge l’Italia mostra non solo il livello di disuguaglianza minore dopo la Svezia con 6,6 punti percentuali di differenza tra i meno e i più istruiti ma anche una percentuale tra le più contenute ai livelli di istruzione più bassi, il 9,7%, rispetto al quale fa meglio la sola Svezia.
“Questa evidenza ci spinge a dire che, nonostante i divari appena rilevati, il modello italiano è, comunque, tra i migliori, anche in considerazione della maggiore longevità di cui godono i nostri concittadini” così sintetizza l’Osservatorio.
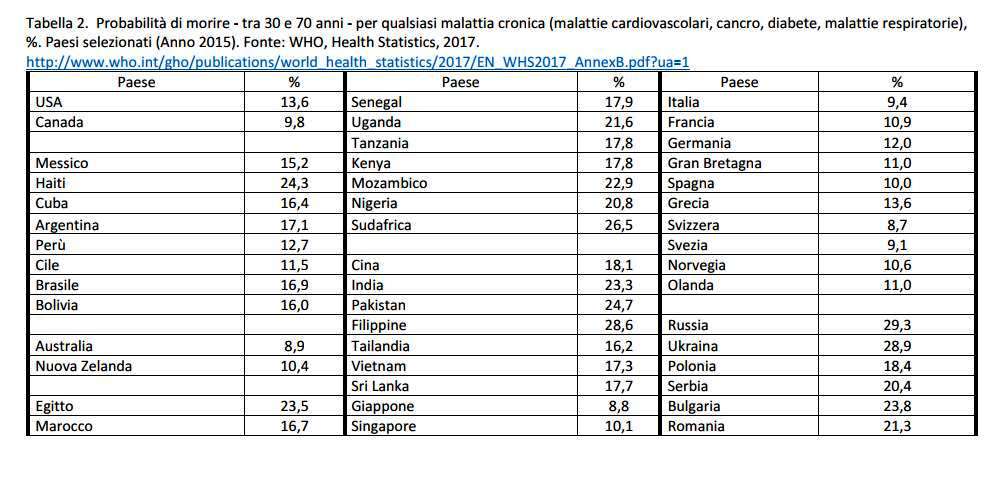
Che il servizio sanitario italiano rientri nel gruppo dei migliori al mondo lo mostra lo mostra la tabella 2 che mostra la classifica nella mortalità prematura da malattie croniche dove il nostro paese con il 9,4% è preceduto soltanto da Svizzera (8,7%), Giappone (8,8%), Australia (8,9%) e Svezia (9,1%).
[1] Osservatorio Nazionale sulla Salute nelle Regioni Italiane Istituto di Sanità Pubblica – Sezione di Igiene, Università Cattolica del Sacro Cuore (Largo Francesco Vito, 1 – 00168 Roma. Tel. 06-3015.6807/6808); osservasalute@unicatt.it – www.osservatoriosullasalute.it


 10 priorità per rilanciare il Ssn
10 priorità per rilanciare il Ssn