“Di fronte a me
Querce e sassi, mentre
piccola guardo”
Poesia Haiku scritta da adolescente con disturbo dell’alimentazione¹
I Disturbi del Comportamento Alimentare in adolescenza sono un fenomeno sempre più diffuso così da dimostrarsi come un vero e proprio allarme sociale. In Italia ci sono circa due milioni di persone affette da disturbi del comportamento alimentare. La maggiore insorgenza è in età adolescenziale, tuttavia il dato preoccupante è che queste patologie iniziano a riguardare ormai anche l’infanzia. L’età media dei soggetti che soffrono di disturbi alimentari si sta abbassando drasticamente, arrivando in molti casi a colpire bambine/i di otto o nove anni.
L’insorgenza precoce, interferendo con un sano e fisiologico processo evolutivo, sia biologico che psicologico, si associa a conseguenze molto più gravi sul corpo e sulla mente. Un esordio precoce può infatti comportare un rischio maggiore di danni permanenti secondari alla malnutrizione, soprattutto a carico dei tessuti che non hanno ancora raggiunto una piena maturazione, come le ossa e il sistema nervoso centrale. Inoltre gli studi fino ad oggi a disposizione mostrano significative differenze nel percorso di cura in quanto evidenze cliniche indicano che i pazienti adolescenti rispondono meglio ai trattamenti rispetto ai bambini e anche ai pazienti adulti.
La data di esordio del disturbo è mediamente tra i 15 e i 25 anni, con due picchi (15 e 18 anni), età che rappresentano due periodi evolutivi significativi, quello della pubertà e quello della cosiddetta ‘autonomia’, il passaggio alla fase adulta. I Disordini Alimentari colpiscono prevalentemente il sesso femminile rispetto a quello maschile in un rapporto di 9:1 e nella fascia di età delle giovani donne tra i 12 e 25 anni la patologia colpisce il 10% della popolazione: su 100 ragazze in età adolescenziale, 10 soffrono di qualche disturbo collegato all’alimentazione, 1-2 delle forme più gravi come l’Anoressia e la Bulimia, le altre di manifestazioni cliniche transitorie e incomplete. I dati epidemiologici comuni a tutte le ricerche internazionali indicano un aumento dell’incidenza della patologia bulimica rispetto a quella anoressica e come il disturbo bulimico abbia una più elevata età d’insorgenza rispetto al disturbo anoressico.
Per riuscire interpretare questo disagio che può portare ad implicazioni psicologiche e biologiche importanti e gravi sulla persona, dobbiamo porci una domanda: perché mangiamo? Nel 1979 John Blundell, Psicobiologo dell’Università di Leeds, con i suoi studi arrivò ad intuire ed evidenziare la rete di fattori biologici, psicosensoriali e socio culturali che interagendo tra loro determinano o possono determinare un comportamento alimentare. L’importanza di ogni fattore implicato nel comportamento alimentare dipende dalla situazione metabolica, psicologica, sociale, ambientale dell’individuo in un dato momento.
Quando mangiamo rispondiamo ad una triplice richiesta:
- energetica, di ordine biologico, con finalità nutrizionali e di sopravvivenza perché da esso dipende il primo determinante del bilancio energetico, partecipando alla sue regolazione;
- edonistica, di ordine affettivo ed emozionale, poiché è fonte di piacere, di ricompensa e di benessere;
- simbolica, di ordine psicologico, relazionale e culturale, poiché è un potente legame sociale e poiché l’assunzione di cibo rimanda inconsciamente ai processi di maturazione della personalità.
Questo complesso sistema bio-psicologico in condizioni di benessere funziona in modo armonico, in una equilibrata integrazione di molteplici informazioni provenienti dall’interno dell’organismo e dall’ambiente esterno. Tuttavia può spesso accadere che in particolari situazioni l’equilibrio di questo sistema venga a mancare.
Così in un periodo della vita molto complesso come è l’età adolescenziale quando le rapide trasformazioni del corpo si associano ai cambiamenti del pensiero, può emergere una situazione di fragilità ed aprirsi la strada allo sviluppo di un disturbo alimentare. L’adolescente, influenzato dalla famiglia, dai coetanei, oltre che dai media, mette in atto qualsiasi tentativo per raggiungere un corpo ideale, controllando i segnali biologici, senza riconoscere i propri bisogni ed emozioni, vissuti come aspetti negativi nel processo di crescita.
Inoltre, quando si sviluppa un disagio con l’assunzione di cibo, per il susseguirsi di restrizioni alimentari, abbuffate, vomito autoindotto, il sistema va incontro a desincronizzazione e si innescano risposte fisiologiche anomale, come le oscillazioni di peso e le abbuffate alimentari, che la persona può interpretare come incapacità personale di autocontrollo; così le emozioni negative che ne derivano consolidano il perdurare del disturbo del comportamento alimentare.
Breve storia della patologia
Anche in passato e in altre epoche, se ripercorriamo la storia delle prime diagnosi di questo disturbo, troviamo che l’età maggiormente coinvolta è quella adolescenziale.
È nel 1689 che Richard Morton, in un trattato medico pubblicato a Londra, intitolato “Phtisiologia seu exercitationes de Phtisi”, dà una descrizione dell’Anoressia Nervosa come «consunzione nervosa» causata da «tristezza e preoccupazioni ansiose».
Morton descrisse due casi, una ragazza di 18 anni e un ragazzo di 16 anni e in entrambi escluse cause fisiche del deperimento organico; quindi a ragione le sue possono considerarsi le prime descrizioni consapevoli di disturbi alimentari su base psicogena, la prima segnalazione ufficiale di una diagnosi di anoressia nervosa.
Settantacinque anni dopo, nel 1764, Robert Whytt, medico di Edimburgo, è l’autore di una seconda segnalazione del disturbo alimentare psicogeno: si tratta di un ragazzo quattordicenne, di cui segnalava la spiccata bradicardia che si accompagna al digiuno e ad uno stato che oggi chiameremmo depressivo e che Whytt definisce «privo di spirito e pensieroso» (low-spirited and thoughtful) e costituisce quindi la seconda diagnosi di anoressia storicamente registrata da un medico.
Dopo un intervallo di quasi cento anni, nel 1860, Louis-Victor Marcé, un medico di Parigi, come Morton e Whytt, arrivò alla conclusione che tra le varie forme di deperimento alimentare alcune hanno un’origine psicologica e notò che il fenomeno colpiva per lo più giovani ragazze nel momento del primo sviluppo fisico «che arrivano alla convinzione delirante che esse non possono o non devono mangiare ».
Nel 1873 un altro medico francese, Charles Lasègue, riportò otto casi di emaciazione e deprivazione alimentare su base psicologica, sottolineando la sofferenza emotiva dei pazienti. In quello stesso 1873, circa sei mesi dopo, a Londra William Gull descrisse tre casi e li denominò per la prima volta con il termine che si sarebbe poi universalmente affermato: anoressia nervosa. Due anni dopo, nel 1875, anche in Italia vengono studiati due casi da Giovanni Brugnoli, a Bologna.
In questi stessi anni un altro medico francese, Charles Charcot JM (1889), riconosce per primo, nelle pazienti anoressiche, la preoccupazione concernente l’immagine corporea e la ricerca ad ogni costo nel dimagrimento. Nei decenni successivi, dopo che Morris Simmonds, anatomo patologo danese, nel 1914 descrisse il caso di una donna deceduta per grave cachessia ipofisaria, qualsiasi quadro di defedamento organico e di alterazioni metaboliche verrà spesso attribuito a disturbi di natura fisica, per lo più endocrinologica, considerandolo una forma di grave insufficienza funzionale della ghiandola ipofisaria.
Dobbiamo arrivare al ventesimo secolo quando con gli studi di Hilde Bruch (1973, 1982) e di Mara Selvini-Palazzoli (1974) si riaffermerà il nucleo psicopatologico sotteso ai disturbi del comportamento alimentare. Hilde Bruch distingue tre criteri patognomonici fondamentali:
- disturbo dell’immagine corporea , in assenza preoccupazione per gli stadi anche gravissimi di emaciazione e/o di alterazioni organiche, nella difesa del proprio aspetto come giusto e normale;
- mancanza di un’adeguata percezione degli stimoli provenienti dal corpo: negazione della fame, essere estremamente iperattivi anche in presenza di esaurimento di energia, mantenere posture disagevoli;
- senso paralizzante d’inefficacia e d’impotenza, caratterizzato dalla costante paura di ingrassare e di perdere il controllo sugli istinti, in particolare sull’assunzione di cibo.
Nel 1990, Richard A. Gordon interpreta la rapida diffusione dei disturbi del comportamento alimentare come una vera e propria epidemia sociale, analizzandone gli aspetti socio-culturali. Oggi possiamo notare come la loro diffusione si accompagni anche ad importanti modificazioni delle caratteristiche psicopatologiche; le forme di disagio che assumono appaiono di volta in volta diverse perché fattori “patoplastici” legati al contesto specifico, alla cultura e ai decorsi storico – sociali di ogni paese, possono agire in modo predisponente e modellante su queste manifestazioni del malessere.
È successo nel corso della pandemia da Covid-19. I dati di un’indagine Survey diffusi dal ministero della Salute documentano un aumento del 30% di persone affette da disturbi alimentari nel primo semestre del 2020 e un peggioramento delle situazioni già preesistenti. L’interruzione delle attività quotidiane, l’isolamento sociale e la paura del contagio sono stati fattori facilitanti l’insorgenza della patologia o di una situazione al limite; contemporaneamente sono venuti a mancare fattori di protezione come il supporto sociale e l’accesso ai trattamenti di cura.
Un aspetto dei Disturbi del Comportamento Alimentare da richiedere oggi grande attenzione, è la innumerevole variabilità di forme con cui si manifestano, “forme mutanti” ; pertanto le due principali patologie, Anoressia Nervosa e Bulimia Nervosa, rappresentano gli estremi di un continuum di una serie di quadri intermedi, inseriti nella categoria dei “disturbi del comportamento alimentare non altrimenti specificati” , di cui fanno parte quadri talvolta transitori o con manifestazioni cliniche “subliminali” e incomplete che richiedono comunque una presa in carico globale.
Sono comparsi anche se in misura ridotta disturbi alimentari maschili, assenti fino a 10 anni fa, con espressioni nuove della patologia (Bigoressia e Ortoressia) e disturbi infantili con forme purtroppo estremamente severe e difficili da trattare.
Eziopatogenesi
I Disturbi del Comportamento Alimentare sono patologie di origine multifattoriale, una varietà di fattori ne determinano l’insorgenza, il decorso e gli esiti. Garner D. M. (1993) ha indicato un modello di studio multifattoriale in cui spiega l’insorgenza e il permanere del disturbo attraverso 3 tipi di fattori di rischio che agiscono in modo consecutivo:
- fattori predisponenti, di tipo genetico, psicologico, ambientale che aumentano la vulnerabilità della persona a sviluppare il disturbo del comportamento alimentare;
- fattori precipitanti, eventi o situazioni scatenanti l’insorgenza del disturbo;
- fattori di mantenimento, di tipo psicologico, fisico e ambientale che impediscono il ritorno alla normalità attraverso un “circolo vizioso” del perdurare della malattia. A questa situazione contribuisce anche la stessa malnutrizione, conseguente a restrizioni alimentari, abbuffate, vomito autoindotto, così da innescare anomalie neuroendocrine nelle risposte fisiologiche preposte al controllo del comportamento alimentare.
Obbiettivo di molte ricerche è riuscire a riconoscere fattori di rischio specifici così da individuare segni e sintomi premonitori e distinguere fin dall’esordio i casi che manifesteranno la patologia. La Tabella 1 riassume i fattori di rischio, specifici e aspecifici, e di protezione sui quali le ricerche più recenti maggiormente concordano (Cuzzolaro, 2010).
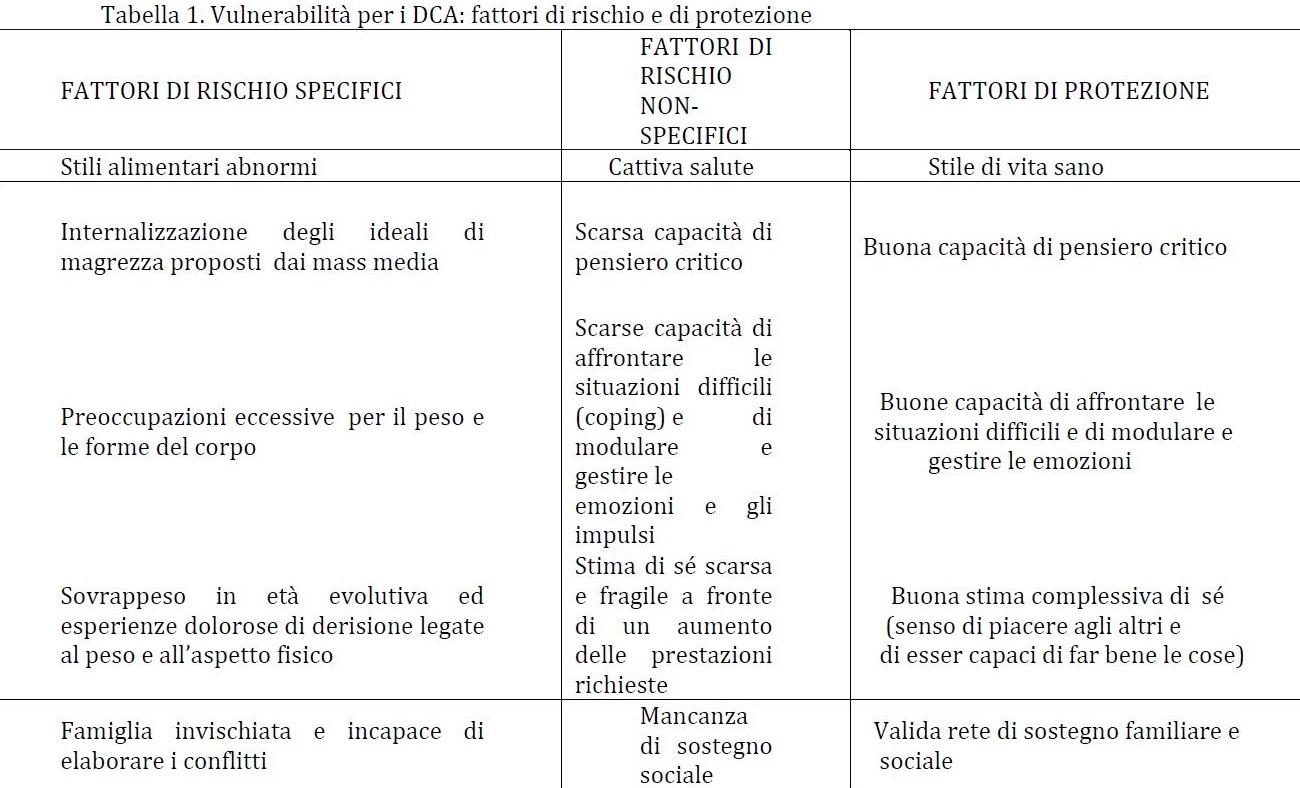
Alcuni fattori sono molto diffusi nella popolazione giovanile di oggi, tuttavia possiamo riconoscere alcuni gruppi di ragazzi/e che sono più a rischio di sviluppare un disturbo alimentare. Bambini e adolescenti in sovrappeso sono molto preoccupati per il loro peso corporeo perché “stigmatizzati” e presi in giro a causa del loro aspetto fisico, iniziano a mettersi a dieta, con frequente perdita di controllo, e se non trovano un sostegno familiare e sociale, possono entrare in un disagio che conduce verso un disturbo alimentare.
Danzatrici, modelle, atlete e giovani pazienti con diabete di tipo 1 e malattie croniche intestinali rappresentano gruppi per i quali è stato evidenziato che il rischio di sviluppare un disturbo dell’alimentazione sia più elevato della media. È comunque sempre da evitare una medicalizzazione eccessiva, che può portare ad effetti negativi iatrogeni, soprattutto in una età come quella adolescenziale caratterizzata spesso da crisi di passaggio transitorie e funzionali alla maturazione biologica e psicologica.
Ci troviamo quindi di fronte a quadri complessi anche perché il malessere psichico, manifestandosi con il rifiuto del cibo e/o con condotte di eliminazione, si associa a danni significativi della salute fisica, che vengono sottovalutati da parte della persona per una scarsa consapevolezza e rifiuto di malattia e possono portare ad emergenze mediche severe fino al ricovero ospedaliero Secondo l’Organizzazione Mondiale della Sanità, i disturbi del comportamento alimentare rappresentano la seconda causa di morte nella popolazione femminile in adolescenza dopo gli incidenti stradali e il tasso di mortalità dell’anoressia nervosa supera il 10% collocandosi come la malattia psichiatrica a tasso di mortalità più elevato.
Il quadro organico , soprattutto nelle prime fasi, è di difficile interpretazione in quanto va considerato che spesso è presente una normalità degli esami di laboratorio poiché si attivano fenomeni di adattamento legati al deficit nutrizionale che possono falsare gli usuali esami ematochimici. In questo intrecciarsi, quindi, di fenomeni di adattamento e patologici emergono tutte le difficoltà per poter distinguere i segni clinici potenzialmente gravi e intervenire nel modo opportuno. È indubbio che la malnutrizione sia la principale causa delle complicanze mediche più comuni nei pazienti con disturbi del comportamento alimentare.
Le persone malnutrite hanno scarse riserve di carboidrati, con rischio di episodi ipoglicemici nei momenti di maggior richiesta energetica; sono a rischio di squilibri metabolici ed elettrolitici, che possono aumentare l’insorgenza di aritmie cardiache, una delle cause più severe nel decorso di malattia che può portare anche a morte; presentano malfunzionamento intestinale con stipsi ostinata che induce all’assunzione di lassativi in modo eccessivo con conseguente alterazioni elettrolitiche.
Pertanto tutto il corpo, con i suoi organi e apparati, viene indotto a mettere in campo tutte le modificazioni possibili di adattamento finalizzate alla sopravvivenza. Sul piano endocrinologico – metabolico troviamo molteplici alterazioni che rivestono in gran parte un significato adattativo ma che possono anche contribuire allo sviluppo e al mantenimento di alcune complicanze cliniche.
Gli aspetti neuroendocrini si modificano in relazione allo stadio evolutivo della malattia e riflettono il suo andamento. Nelle ragazze spesso l’amenorrea e le irregolarità mestruali, da ipogonadismo di origine centrale, ipotalamo – ipofisario, sono antecedenti alla perdita di peso e possono persistere anche dopo il recupero del peso corporeo, fino a che non si manifesterà un miglioramento stabile della condizione psicologica.
Mediante gli studi delle neuroscienze che hanno dimostrato i meccanismi che legano la vita mentale con la vita biologica, oggi si possono spiegare molti degli aspetti neuroendocrini presenti nei disturbi del comportamento alimentare ed in generale nelle malattie con nucleo psicopatologico di base.
Fra i meccanismi adattativi la sintesi preferenziale della forma biologicamente inattiva, reverseT3 , invece dell’ormone attivo T3 , la cosiddetta “ low T3 syndrome “, è espressione di una alterazione metabolica periferica che permette una riduzione della spesa energetica in una situazione di grave malnutrizione. Clinicamente si possono osservare sintomi tipici dell’ipotiroidismo bradicardia, intolleranza al freddo, stipsi, ipotensione, che sono comuni a tutti i soggetti malnutriti. Al contrario il dimagrimento, l’iperattività motoria non si accordano con il quadro di deficit della funzionalità tiroidea, ma si ricollegano agli aspetti comportamentali tipici di questa patologia. Allo stesso modo le anormalità nella secrezione dell’ormone dell’accrescimento, HGH, che si presenta elevato, sembrano finalizzare l’azione alle funzioni metaboliche essenziali piuttosto che per la crescita.
Parallelamente si presentano molti ridotti i livelli di Somatomedina C ( o IGF-1, fattore di crescita insulino-simile ); questi sono correlabili con il basso apporto proteico e possono essere usati come un valido indice per valutare lo stato nutrizionale del paziente in quanto varia in stretta relazione con la quantità e la qualità dell’alimentazione ancora prima delle modificazioni ponderali.
Lo stress cronico è la causa delle alterazioni neuroendocrine del sistema Ipotalamo-Ipofisi-Surrene, che si manifestano con aumentati livelli basali urinari e plasmatici di cortisolo e spesso anche da assenza del ritmo circadiano del cortisolo e dal suo ridotto metabolismo a livello periferico.
L’ipercortisolismo, il deficit di Somatomedina C, l’ipogonadismo, accanto alla malnutrizione e al basso peso corporeo, rappresentano i maggiori fattori coinvolti nel difetto di mineralizzazione ossea di queste pazienti. L’iponutrizione e la malnutrizione in età adolescenziale impediscono il raggiungimento di un adeguato picco di massa ossea; l’osteopenia interessa sia la parte trabecolare che corticale dell’osso così da provocare anche l’insorgenza di fratture spontanee. Il recupero del peso corporeo, la ripresa dei cicli mestruali può in parte migliorare la mineralizzazione ossea, tuttavia pazienti con amenorrea primaria, pazienti con durata di malattia di oltre 6 anni presentano un rischio di frattura sei – sette volte superiore rispetto a quello di una persona sana di pari età.
Gli studi sui neuropeptidi modulatori dei meccanismi fame – sazietà, quali leptina e ghrelina, hanno dimostrato che la regolazione fisiologica della loro secrezione viene mantenuta in relazione allo stato nutrizionale. Dunque i livelli di leptina, ormone prodotto dalle cellule del tessuto adiposo con effetti anoressizzanti , sono francamente ridotti in questi quadri patologici contraddistinti da severa perdita del grasso corporeo. Con il recupero ponderale le concentrazioni ematiche di leptina aumentano, mostrando dei picchi anche più elevati rispetto a controlli normali, come dimostrato da alcuni studi condotti in pazienti durante le fasi di rieducazione alimentare.
Anche se necessitano di ulteriori approfondimenti, questi rilievi potrebbero suggerire un ruolo della leptina nelle difficoltà di recupero ponderale in corso di rialimentazione in alcuni pazienti. La ghrelina è un peptide prodotto durante il digiuno prevalentemente dalle ghiandole del fondo dello stomaco; ha azione oressizzante, di stimolo all’assunzione del cibo e riduce il metabolismo basale. Lo troviamo secreto anche dalle cellule delle aree centrali ipotalamiche e ipofisarie, dove stimola la secrezione dell’ormone somatotropo. Nei pazienti con disturbo del comportamento alimentare è presente ipersecrezione di questo neuropeptide come fisiologico tentativo di compenso nei confronti della mancata assunzione calorica e della carenza di depositi energetici. Tutto questo è reversibile e viene corretto dal recupero ponderale.
Altri neuropeptidi sono coinvolti nelle disfunzioni neuroendocrine riscontrate nei quadri di disturbi del comportamento alimentare; come rilevato in indagini cliniche sono presenti anomale concentrazioni di Neuropeptide Y, peptidi oppioidi, colecistochinina, CRH. Questi rilievi, oltre che ad un interesse speculativo e di ricerca, possono dare un contributo ai vari aspetti fisiopatogenetici dei disturbi del comportamento alimentare e, visto il loro modificarsi nelle diverse fasi della malattia, costituiscono indici diagnostici e di controllo dell’evoluzione del quadro patologico.
Siamo di fronte quindi a malattie molto complesse che richiedono il coinvolgimento di discipline diverse, con approccio integrato in modo da coglierne tutti gli aspetti, conoscerli e poter intervenire, per quanto possibile, in fase precoce rispetto all’insorgenza del disturbo; è infatti ormai riconosciuto a livello clinico che il trattamento intrapreso nelle prime fasi di malattia è più efficace e previene le comorbidità e la cronicizzazione, due aspetti importanti per il decorso e per la prognosi dei Disturbi del Comportamento Alimentare.
1 – “Haiku nei Disturbi del Comportamento Alimentare”, Marucci S., Tiberi S., 2013
Bibliografia
Bottaccioli AG et al. “Psychic Life-Biological Molecule Bidirectional Relationship: Pathway , Mechanisms , and Consequences for Medical and Psychological Science-A Narrative Review“ 2022, Int. J.Mol.Sci, 23:3932
Bruch H “La gabbia d’oro – l’enigma dell’Anoressia Mentale“ 1978, ed. italiana, 1983, Feltrinelli Editore, Milano
Bruch H “Anoressia – Casi clinici” 1988, Raffaello Cortina Editore, Milano
Cuzzolaro M “Intervento integrato di prevenzione primaria e secondaria dei disturbi dell’alimentazione e del peso corporeo in una popolazione scolastica adolescenziale“, in “Il coraggio di guardare” 2010, ed. e cura Istituto Superiore di Sanità
Dalla Ragione L “La casa delle bambine che non mangiano“ 2005, Il Pensiero Scientifico Editore, Roma
Donaldson AA et al. “Skeletal Complications of Eating Disorders“ 2015, Metabolism 64(9): 943-951
Gordon RA “Anoressia e Bulimia . Anatomia di una epidemia sociale“ 1991, Raffaello Cortina Editore, Milano
Hardaway JA et al. “Integrated circuits and molecular components for stress and feeding; implications for Eating Disorders“ 2015, Genes Brain Behav 14(1):85-97
Holtkamps K et al. “High serum leptin levels subsequent to weight gain predict renewed weight loss in patients with anorexia nervosa“ 2004, Psychoneuroendocrinology 29:791
Miller KK “Endocrine Dysregulation in Anorexia Nervosa Updata“ 2011, J Clin Endocrinol Metab 96: 2939- 2949
Ostuzzi R , Luxardi GL “Figlie in lotta con il cibo“ 2003, Baldini Castoldi Editore, Milano
Quaderni del Ministero della Salute n. 17/22 “Appropriatezza clinica, strutturale e operativa nella prevenzione, diagnosi e terapia dei disturbi dell’alimentazione” 2013
Quaderni del Ministero della Salute n. 29 “Linee di indirizzo nazionale per la riabilitazione nutrizionale dei disturbi dell’alimentazione“ 2017
Selvini Palazzoli M “L’Anoressia Mentale: dalla terapia individuale alla terapia familiare“ 1998, Raffaello Cortina Editore, Milano
*Il presente contributo costituisce il contenuto della relazione della dottoressa Deanna Belliti nell’ambito della 4°conferenza scientifica “Giancarlo Piperno”, dedicata al tema “La nutrizione e le sue condizioni problematiche. «Il cibo nel servar salute e nel recupero della sua parte perduta» (Castore Durante da Gualdo Tadino, 1529.1590)” e tenutasi a Pistoia il 29 aprile 2022. Il convegno è stato organizzato dalla Fondazione Filippo Turati.


 La cura dell’anziano fragile alla prova della pandemia. Il ruolo della residenzialità
La cura dell’anziano fragile alla prova della pandemia. Il ruolo della residenzialità